Sau 14 năm có guideline mới về điều trị thiếu máu trên bệnh thận mạn tính
So với 2012, 2026 không còn tư duy “ESA gần như lựa chọn duy nhất”, nhưng cũng không phải chuyển sang HIF-PHI đại trà. Cách dùng mới là: ESA trước, HIF-PHI chọn lọc.







Bệnh Thận – tiết niệu có một số dấu hiệu điển hình như đái máu, phù dưới da, … Trong trường hợp giai đoạn sớm, bệnh Thận – tiết niệu diễn biến âm thầm, phần nhiều trường hợp không có triệu chứng. Vì vậy, vấn đề chủ động khám đóng vai trò quan trọng để phát hiện và điều trị sớm, giảm tỷ lệ biến chứng suy thận mạn không thể điều trị khỏi.
Nhiều bệnh thận không có triệu chứng, phát hiện sớm có thể "sống chung hòa bình".
Nhiều bệnh thận có thể di truyền qua các thế hệ như thận đa nang, hội chứng Alport
Sau điều trị ngoại khoa như tán sỏi, mổ lấy sỏi... Có dấu hiệu nghi ngờ bệnh thận trước đây
Một số bệnh toàn thân như tăng huyết áp, đái tháo đường có thể sẽ gây hại cho thận
Phù có thể xuất hiện ở chân hoặc mặt. Có thể đang bị phù hoặc xuất hiện trước đây
Có thể đái máu đại thể (mắt thường nhìn thấy) hoặc vi thể (phải xét nghiệm)
Tiểu khó, tiểu rắt, tiểu rát, tiểu nhiều lần, tiểu xong vẫn muốn đi tiếp, tiểu nhiều bọt ...
Mệt mỏi, hoa mắt chóng mặt, niêm mạc nhợt, da sạm ngứa không rõ nguyên nhân ...
Trước đây hoặc hiện tại, thiếu máu, protein niệu, hồng cầu niệu, creatinin máu tăng

Quý vị vui lòng chuẩn bị kỹ càng trước khi đi khám, đặc biệt đối với quý vị là người ngoại thành Hà Nội, để quá trình khám chữa bệnh đạt được hiệu quả tốt nhất
Xin hãy hiểu đúng – tuân thủ điều trị một cách nghiêm túc – không tự ý dùng thuốc không rõ nguồn gốc để đạt hiệu quả điều trị tốt nhất và vì một tương lai không còn bệnh thận mạn – suy thận mạn. Mời quý vị tìm hiểu thêm về bệnh thận mạn tại đây
BẢN CHẤT
Suy thận mạn là giảm chức năng thận không hồi phục (không thể chữa khỏi). Mục tiêu của điều trị là làm chậm quá trình suy thận nặng hơn.
NGUYÊN NHÂN
Chưa rõ nguyên nhân. Có thể do bệnh lý tại thận (hội chứng thận hư, viêm cầu thận…) hoặc bệnh lý toàn thân (Đái đường, tăng huyết áp…)
PHÒNG NGỪA
Phòng ngừa bệnh thận. Điều trị bệnh lý toàn toàn thân ổn định. Chủ động khám sức khỏe. Tuân thủ điều trị nghiêm túc
Suy thận mạn là chức năng thận giảm, chức năng này sẽ giảm thêm theo thời gian, tức là mức độ suy thận mạn sẽ nặng dần. Đến giai đoạn cuối, mức độ suy thận mạn nặng, thận không đủ khả năng đảm bảo chức năng, khi đó sẽ cần các phương pháp điều trị thay thế.
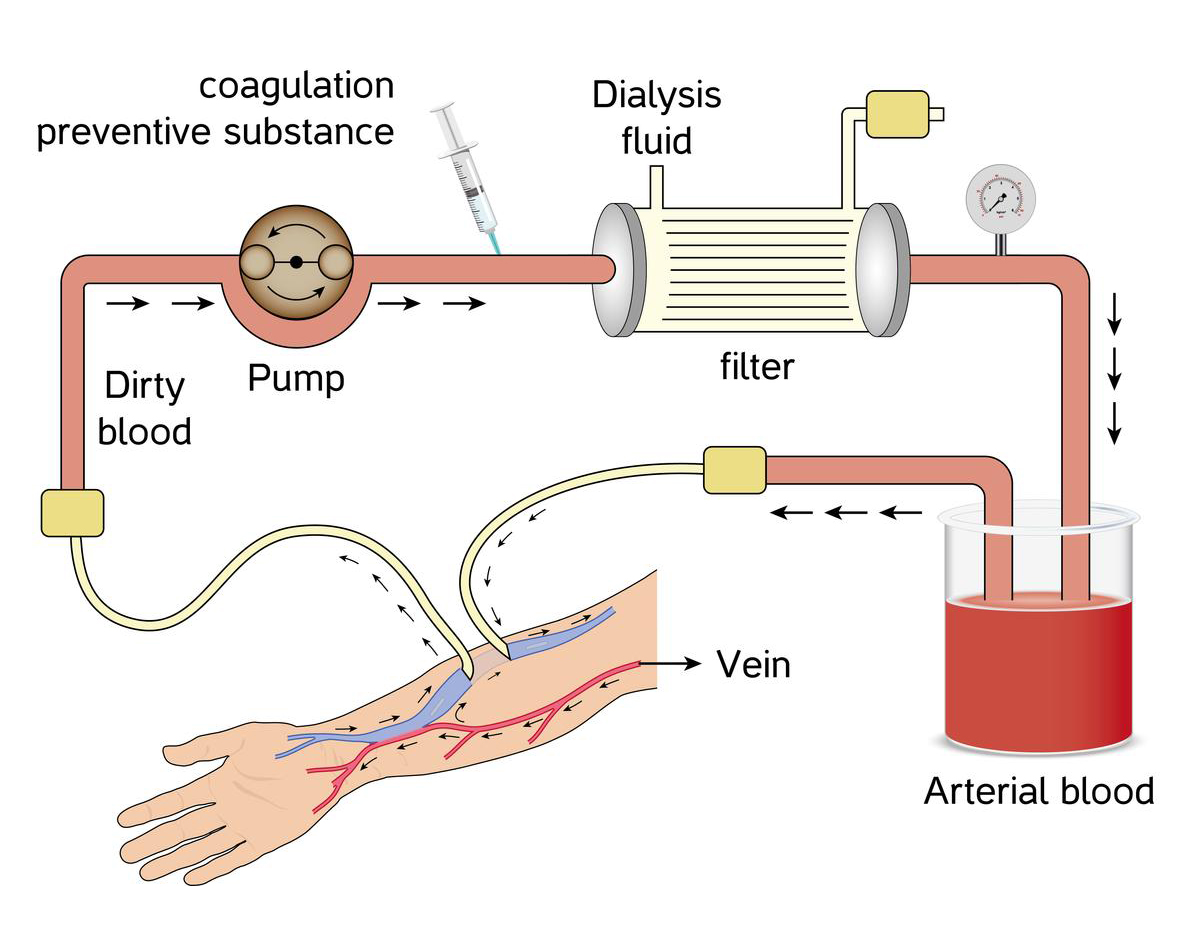
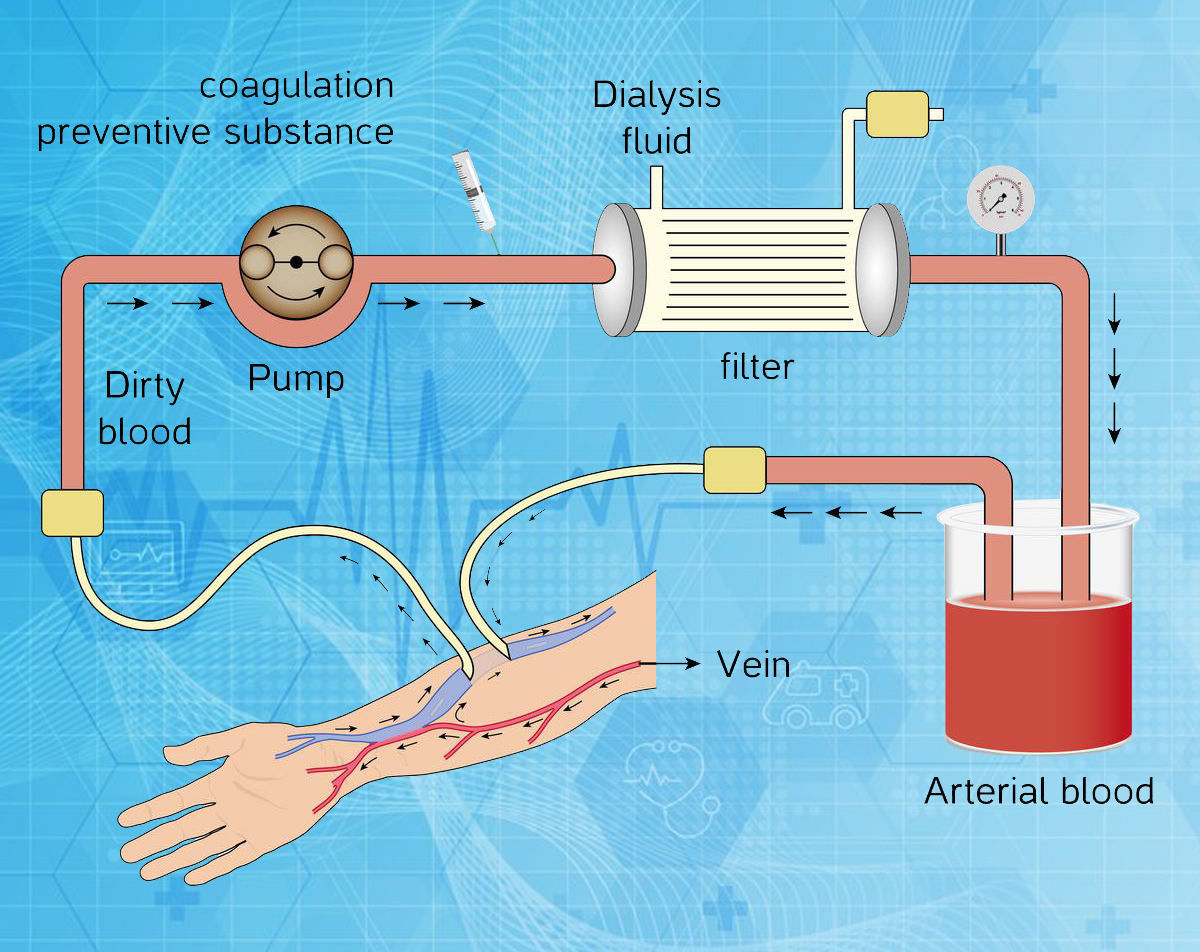
THẬN NHÂN TẠO
Máu được rút ra từ mạch máu và đi qua một quả lọc tổng hợp, được gọi là quả lọc máu. Trong quả lọc, máu được làm sạch trước khi đưa trở lại cơ thể bệnh nhân.
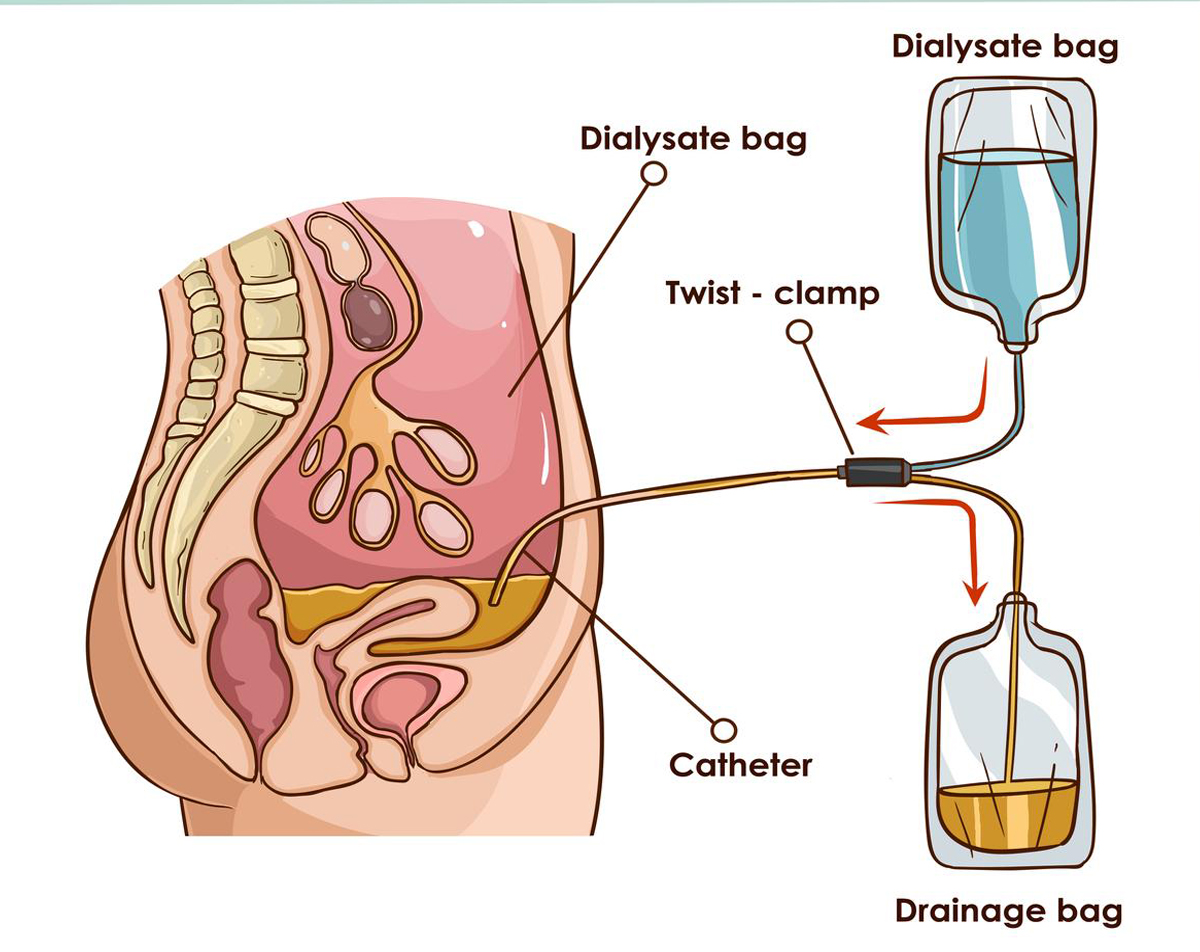
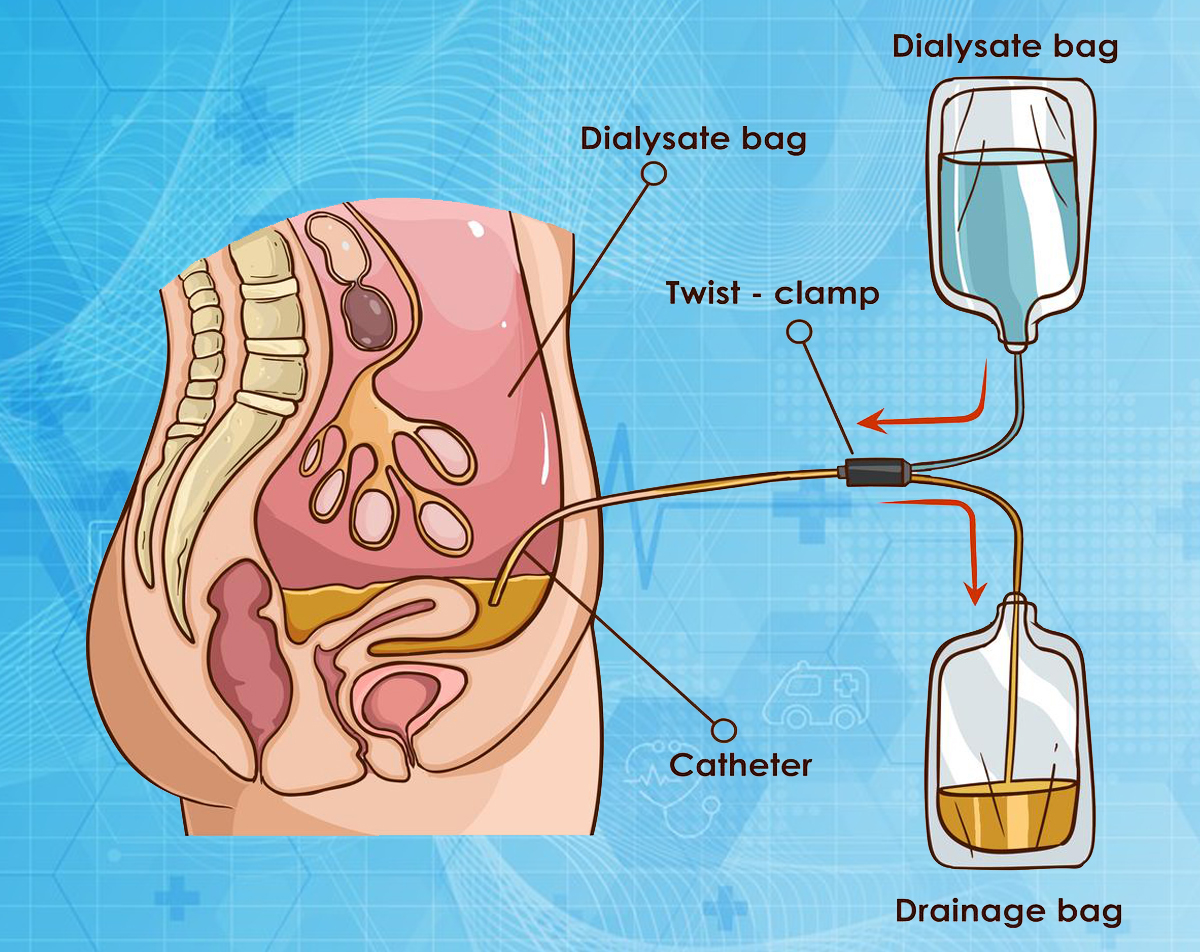
LỌC MÀNG BỤNG
Lọc màng bụng hay còn gọi là thẩm phân phúc mạc là phương pháp sử dụng chính màng bụng của người bệnh làm màng lọc thay thế cho thận đã suy yếu.
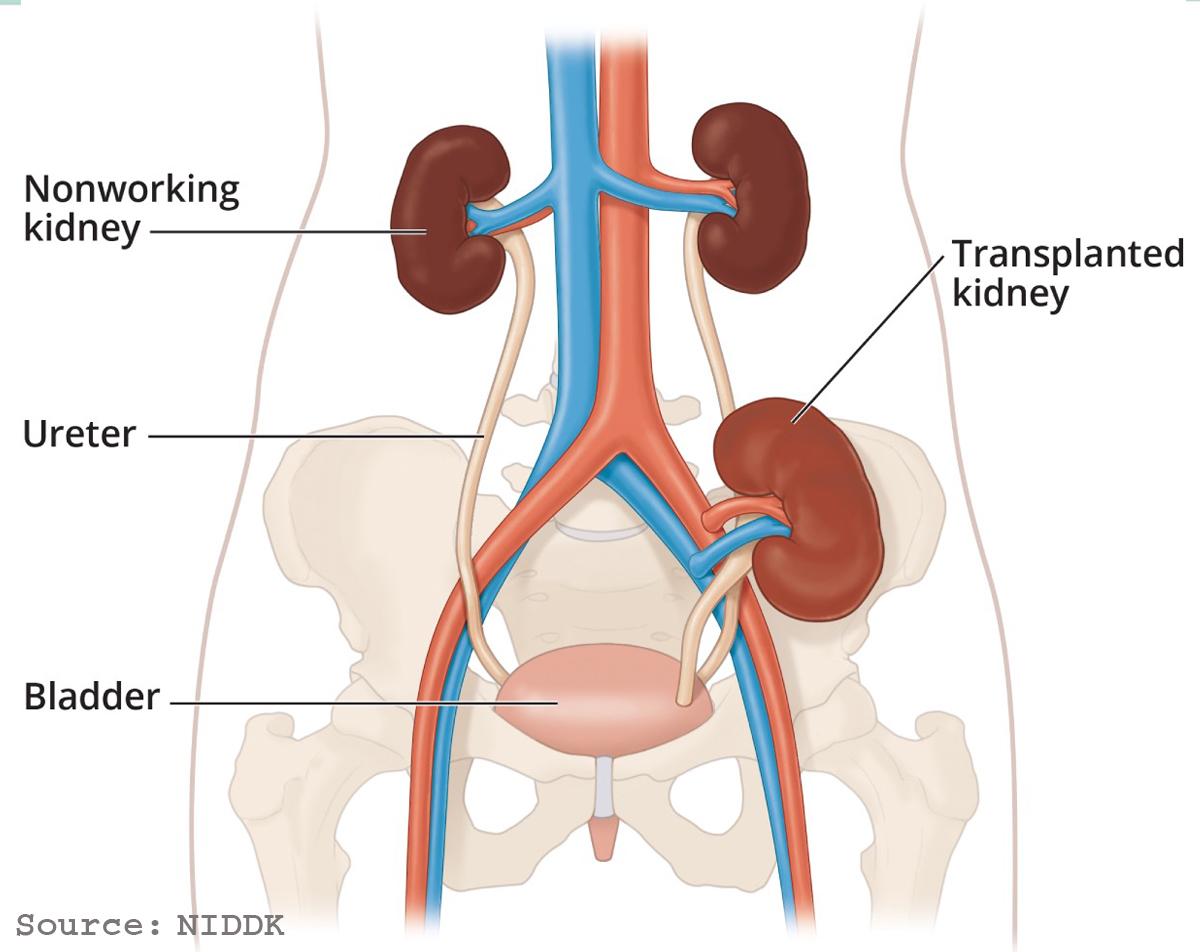
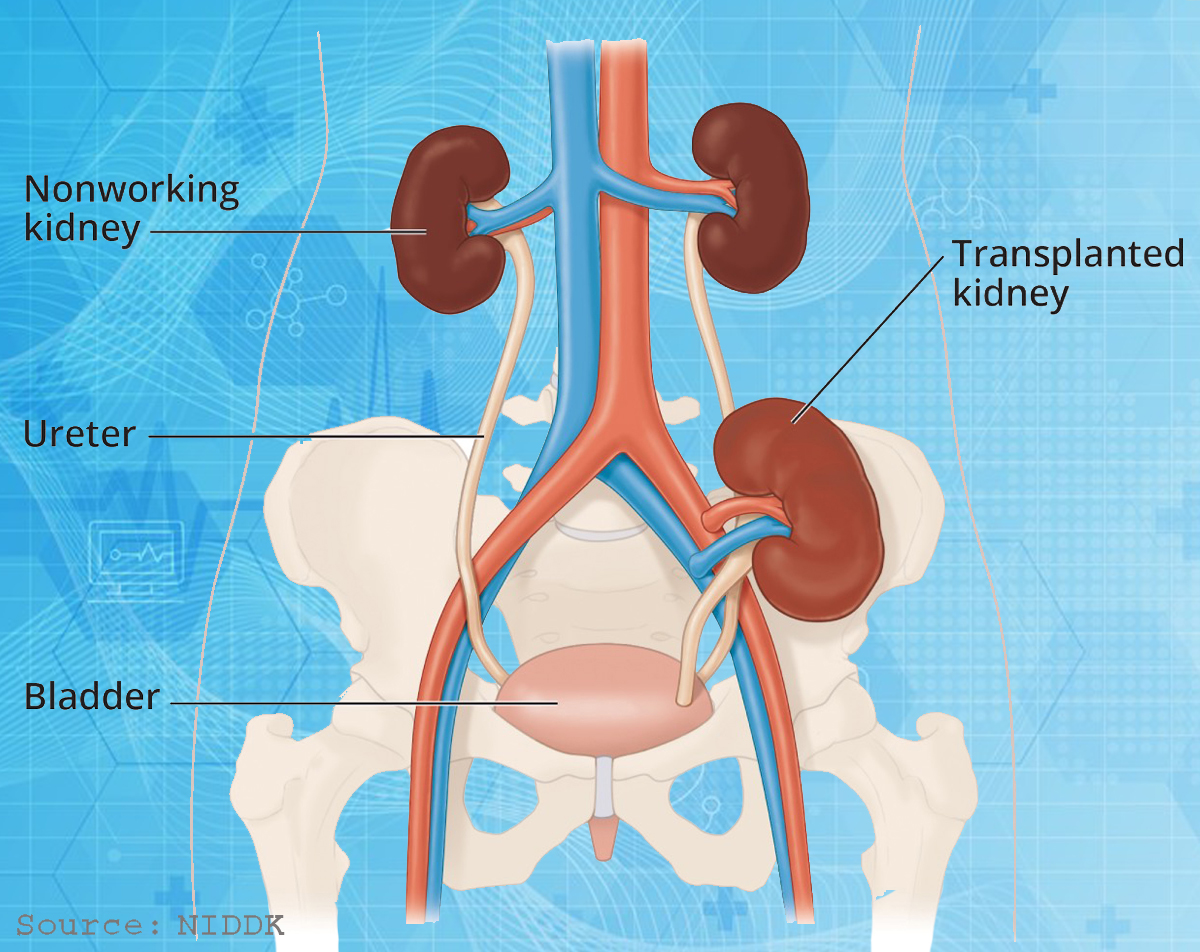
GHÉP THẬN
Ghép thận là phẫu thuật đưa quả thận khỏe mạnh (lấy từ bệnh nhân chết não) để ghép vào cơ thể người nhận (suy thận nặng). Thận ghép thường nằm trong hố chậu..

Bệnh thận IgA là sự lắng đọng của phức hợp miễn dịch IgA ở cầu thận, bệnh có nhiều triệu chứng, biểu hiện hay gặp nhất là đái máu

Viêm thận lupus là một biến chứng thường gặp ở những người bị lupus ban đỏ hệ thống Lupus. Lupus là một bệnh tự miễn

Bệnh thận đái tháo đường là tình trạng xơ cứng và xơ hóa cầu thận do sự rối loạn chuyển hoá và huyết động ở bệnh đái tháo đường.

Phụ nữ đã mắc bệnh thận cần cân nhắc trước khi mang thai bởi bệnh thận có thể tiến triển nặng hơn và gây ra nhiều biến chứng

Thận hư là một hội chứng lâm sàng và sinh hóa xảy ra ở nhiều bệnh cầu thận, được đặc trưng bởi protein niệu nhiều

Đái máu là tình trạng xuất hiện hồng cầu trong nước tiểu. Đái máu có thể nhìn thấy bằng mắt hoặc phải xét nghiệm

So với 2012, 2026 không còn tư duy “ESA gần như lựa chọn duy nhất”, nhưng cũng không phải chuyển sang HIF-PHI đại trà. Cách dùng mới là: ESA trước, HIF-PHI chọn lọc.

Nếu cắt thận ngay từ đầu, bệnh nhân đã mất một quả thận vẫn còn khả năng phục hồi và đóng góp chức năng. Ca bệnh này cho thấy SRF thấp trong tắc nghẽn không đồng nghĩa với mất chức năng không hồi phục, và giải áp là bước không thể bỏ qua trước khi quyết định cắt thận.
Thông điệp quan trọng nhất là: không có KS nào thực sự an toàn trong CKD nếu kg đánh giá toàn diện BN. Việc kg cần chỉnh liều chỉ là một yếu tố thuận lợi về dược động học, nhưng quyết định sử dụng thuốc vẫn phải dựa trên bối cảnh lâm sàng, bệnh kèm theo, thuốc đang dùng, chức năng gan, và khả năng theo dõi. Trong thực hành, thay vì hỏi “có cần chỉnh liều khg”, chúng ta nên hỏi: “thuốc này có phù hợp với BN này hay không?” đó mới là cách tiếp cận an toàn và khoa học.
Nguy hiểm nhất, là quan điểm: “đã chọn thuốc kg độc thận thì kg cần quan tâm liều”. Theo tôi, cả ba đều là sai về mặt dược lý và có thể dẫn đến tích lũy thuốc.

Khi đứng trước một bệnh nhân có thiếu máu- đặc biệt là BN bệnh thận mạn, phản xạ đầu tiên của nhiều bác sĩ thường là quy nguyên nhân cho giảm sản xuất erythropoietin hoặc tình trạng viêm mạn tính. Điều này không sai, nhưng lại tiềm ẩn một nguy cơ lớn: bỏ sót các nguyên nhân có thể đảo ngược, trong đó quan trọng nhất là thiếu máu do thuốc, đặc biệt là kháng sinh
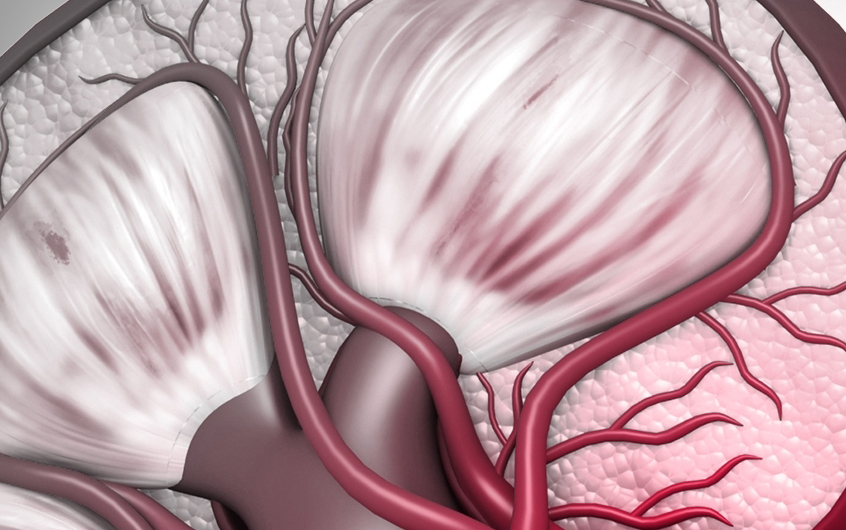
Các bệnh cầu thận kg tiến triển giống nhau, có bệnh biểu hiện rất rầm rộ bằng hội chứng thận hư nhưng tiên lượng thận lại tốt, như minimal change disease – MCD. Ngược lại, có bệnh lúc đầu chỉ đái máu vi thể, protein niệu nhẹ nhưng âm thầm đi đến CKD5 sau nhiều năm, điển hình là IgA nephropathy – IgAN. Có bệnh vừa gây hội chứng thận hư nặng, vừa có nguy cơ xơ hóa cầu thận nhanh và tái phát sau ghép, như FSGS nguyên phát.
